 Защемление (ущемление) седалищного нерва – это патологическое состояние, которое развивается при сдавливании самого крупного нерва в нашем организме в костно-мышечном туннеле и сопровождается сильной болью в ноге.
Защемление (ущемление) седалищного нерва – это патологическое состояние, которое развивается при сдавливании самого крупного нерва в нашем организме в костно-мышечном туннеле и сопровождается сильной болью в ноге. Почти всегда патология развивается с одной стороны: больше рискуют «заработать» ишиас мужчины, занимающиеся тяжелой физической работой. Диагностика трудности не представляет.
При условии своевременного и комплексного лечения защемления седалищного нерва симптомы заболевания полностью обратимы. Как и чем лечить ишиас в домашних условиях мы рассмотрим в этой статье.
Немного анатомии
Седалищный нерв – это нервное волокно значительной толщины, образованное корешками двух последних поясничных и всех крестцовых спинномозговых нервов. Он выходит из полости таза через отверстие в мышечных волокнах и ложится между группами мышц, образующими ягодицы.
Затем он проходит по задней бедренной поверхности до подколенной ямки, где разделяется на два нерва – большеберцовый и малоберцовый. Именно этот нерв иннервирует тазобедренный и коленный суставы. В его составе проходят не только двигательные, но и чувствительные волокна.
Причины защемления седалищного нерва
Защемление седалищного нерва развивается вследствие таких причин:
- 1) Межпозвонковая грыжа в поясничном отделе: выступающая желеобразная часть межпозвоночного диска – студенистое ядро – передавливает седалищный нерв на выходе.
- 2) Остеохондроз поясничного отдела, когда нерв оказывается сдавленным между позвонками, смещенными вследствие изменения толщины межпозвоночного диска.
- 3) Беременность – сдавливание крестцового сплетения, откуда выходит седалищный нерв, беременной маткой в III триместре.
- 4) Травмы позвоночника со смещением позвонков: вывихи, подвывихи, переломовывихи.
- 5) Абсцессы околопрямокишечной клетчатки, расположенные возле поясничного отдела.
- 6) Сдавливание нерва спазмированными мышцами, что может развиться вследствие значительной физической нагрузки, травмы или при воспалении этих мышц.
- 7) Спондилез пояснично-крестцового отдела.
- 8) Опухоли позвоночника.
- 9) Дегенеративный спондилолистез.
- переохлаждения поясницы.
- опоясывающий герпес в проекции ветвей седалищного нерва.
- полирадикулоневрит.
- туберкулезное поражение позвоночника.
- сахарный диабет, приводящий к нарушению питания седалищного нерва.
- бруцеллез.
- воздействие нейротропных токсинов, тяжелых металлов.
- рассеянный склероз.
- лишний вес.
- воспалительные заболевания тазовых органов, которые могут привести к воспалению грушевидной мышцы, а она может пережать седалищный нерв на выходе.
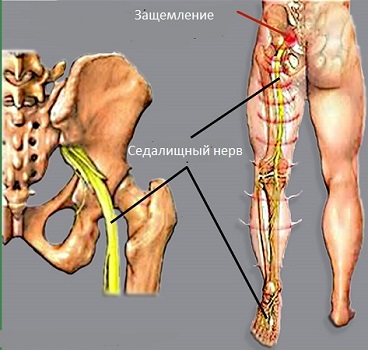
Симптомы защемления седалищного нерва
Защемление седалищного нерва, первые симптомы которого характеризуется развитием приступа сильных болей в ягодице и ноге. Боль имеет такие характеристики:
- настолько интенсивная, что человек может потерять сознание;
- жгучая, режущая, колющая;
- требует искать определенного положения лежа; если необходимо стоять, человек не будет опираться на больную ногу;
- начинается часто ночью после того, как человек физически поработал (особенно если это было на холоде);
- сначала локализуется на задней поверхности бедра, позже «спускается» к голени и стопе;
- усиливается при длительном стоянии, сидении на жесткой поверхности, ходьбе;
- усиливается при чихании, кашле, смехе;
- после принятия обезболивающих или самопроизвольном стихании приступа остаточная боль локализуется в области поясницы.
- 1) Нарушением походки;
- 2) Потливостью стоп;
- 3) Покалыванием или жжением в голени и стопе;
- 4) Затруднением сгибания ноги в колене;
- 5) Нарушением сгибания пальцев и поворота стопы.
Диагностика защемления седалищного нерва
О воспалении седалищного нерва свидетельствует яркая клиническая картина, описываемая больным. Также врач отметит изменение сухожильных рефлексов, а также чувствительности на стороне поражения. Это не означает, что других исследований проводить не нужно, ведь если не выявить причину, защемление будет повторяться вновь и вновь, а вылечить его будет все сложнее.
Для выявления причины защемления седалищного нерва проводят такие исследования:
- 1) Рентгенография позвоночника: она может выявить грубую костную патологию: костные «шипы» (остеофиты), смещение позвонков, их переломы или вывихи;
- 2) Компьютерная томография пояснично-крестцового отдела – более точный рентгенологический метод, позволяющий диагностировать даже минимальные изменения в позвоночном столбе;
- 3) Вместо компьютерной (при противопоказаниях к ней) может использоваться магнитно-резонансная томография;
- 4) Ультразвуковое (в некоторых случаях и компьтерно-томографическое) исследование органов малого таза при подозрениях на патологию локализованных там органов;
- 5) Радиоизотопное сканирование позвоночника при подозрении на его опухоль.
Лечение защемления седалищного нерва
 Выделяют два основных подхода к терапии защемления седалищного нерва – консервативный и оперативный. Начинают лечение консервативно, с помощью нескольких методов (комплексный подход).
Выделяют два основных подхода к терапии защемления седалищного нерва – консервативный и оперативный. Начинают лечение консервативно, с помощью нескольких методов (комплексный подход).Режим - в остром периоде необходим постельный режим (при этом человеку нужно лежать на жестком матраце). Двигательная активность – минимальная. Походы в туалет, проведение гигиенических мероприятий выполняются с поддержкой. При стихании боли режим расширяется, ходить можно только с тростью.
Диета - в домашних условиях соблюдение особого пищевого рациона нужно только в остром периоде, когда человек должен лежать: пища должна быть теплой, не острой, не копченой и не жареной, приоритетно употребление жидкой пищи (молочные, мясные и овощные супы, молочные каши). Так можно избежать запоров и связанных с ними ухудшений состояния.
Медикаментозная терапия
В качестве медикаментозного лечения в домашних условиях используют:
- 1) Основная группа препаратов, применяемая для лечения защемления седалищного нерва – нестероидные противовоспалительные средства: «Ортофен», «Ибупрофен», «Денебол», «Дексалгин», «Кетанов». Вначале их вводят внутримышечно, затем переходят на прием средств из этой группы, выпускаемых в таблетках и капсулах. Дополнять лечение можно мазями и гелями: «Финалгон», «Вольтарен», «Диклофенак».
- 2) Вышеуказанные препараты принимают вместе с медикаментами, защищающими слизистую желудка от их неблагоприятного действия: «Ранитидин», «Квамател» или «Нольпаза», «Рабепразол» принимают вместе с «Альмагелем», «Фосфалюгелем» или «Маалоксом»
- 3) Витамины B-группы для улучшения взаимодействия воспаленного защемленного нерва с тканями: «Мильгамма», «Нейрорубин».
- 4) При сильном спазме мышц спины, ноги или ягодицы показано назначение препаратов, снимающих этот спазм: «Мидокалм», «Сирдалуд».
- 5) При сильных болях могут применяться новокаиновые блокады.
ЛФК
Со второго дня болезни назначается выполнение упражнений лечебной гимнастики, которые в данном случае включают движения пальцами и стопой. В подостром периоде человеку подбирают комплекс (в зависимости от причины патологии), который может состоять из следующих видов упражнений:
- ходьба на ягодицах по поду (выполняется в горизонтальном положении);
- сгибание ног в колене;
- лежание на спине с поднятыми под прямым углом ногами, в то время как ягодицы упираются в стену или другую неподвижную поверхность;
- «велосипед» с постепенным наращиванием амплитуды вращений.
Физиотерапия
 Такое лечение очень важно применять, так как оно позволит не только добиться хороших результатов, но и усилить эффект от препаратов, уменьшить их дозировки.
Такое лечение очень важно применять, так как оно позволит не только добиться хороших результатов, но и усилить эффект от препаратов, уменьшить их дозировки. Так, применяются:
- электрофорез с но-шпой, мидокалмом, новокаином;
- УВЧ;
- парафиновые аппликации;
- магнитотерапия;
- фонофорез;
- УФО больной области;
- магнитно-лазерная терапия.
- массаж;
- применение игольчатых аппликаторов (типа Кузнецова);
- баночный массаж;
- иглорефлексотерапия;
- прижигание биологически активных точек;
- гирудотерапия.
Санаторно-курортное лечение
Эффективно такое лечение вне периода обострения. Применяются такие методики:
- грязелечение;
- ванны: радоновые, жемчужные, сероводородные;
- подводное вытяжение;
- климатотерапия.
Профилактика
Для того, чтобы не допустить защемления седалищного нерва, следуйте таким правилам:
- научитесь правильно приседать.
- сделайте рентген или КТ позвоночника, проведите лечение вертебральных заболеваний.
- периодически проходите курсы общего массажа.
- следите за весом.
- спите на жесткой кровати.
- не поднимайте большие тяжести без подготовки.
- следите за осанкой.
- выполняйте минимальную ежедневную зарядку.
К какому врачу обратиться для лечения?
Если после прочтения статьи вы предполагаете, что у вас характерные для этого заболевания симптомы, то вам стоит обратиться за консультацией к ортопеду.


